EMERGÊNCIAS CLÍNICAS
Por
David Szpilman
COMA
· Os neurônios são células com uma sensibilidade muito grande a falta de oxigênio (O2) e glicose. A ausência de O2 por 4 a 6 minutos pode causar a morte cerebral.
· Coma é a ausência de qualquer resposta compreensível a qualquer estímulo externo ou necessidade interna. O coma é um sinal e não uma doença.
AVALIAÇÃO PRÉ-HOSPITALAR DO PACIENTE EM COMA
1 - Avaliação da cena
2 - Exame primário - ABC da vida
3 - Exame secundário
4 - Avaliação do diagnóstico
· Inspecione o local à procura de evidências de trauma, garrafas de bebida, seringas e frascos de medicamento.
· Procure obter informações com acompanhantes ou testemunhas sobre a ocorrência de trauma, convulsões e outras.
· Examine os bolsos da vítima para procurar identificação, notas de suicídio, frascos de medicamento e drogas.
· Procure evidências de diabetes e uso de insulina.
Tratamento complementar
· Ofereça oxigênio sob máscara a 15 litros/min se possível.
· Estabilize a coluna cervical.
· Se houver suspeita de diabetes:
· O coma hipoglicêmico é uma grave emergência. Se não for diagnosticado e corrigido rapidamente pela administração de açúcar, o paciente pode morrer.
à Vítima consciente - fornecer suco de frutas, refrigerante, açúcar ou mel
à Vítima inconsciente coloque açúcar ou mel sob sua língua ou esfregue-os entre suas gengivas e bochechas.
· Na dúvida entre o coma hipoglicêmico e hiperglicêmico, administre açúcar.
· Uma pessoa em coma diabético pode ser confundida com estado de embriaguez.
· Não forneça alimentos ou liquidos pela boca em pacientes com nivel de consciência alterado.
CONVULSÕES
· A convulsão é uma descarga elétrica produzida dentro do cérebro que estimula uma parte (crise localizada) de forma anormal, podendo se estender a todo ele (crise generalizada).
· Esta descarga provocará uma sensação ou movimentação de grupos de músculos dependendo da área responsável e da função cerebral que ela represente.
Causas:
· Epilepsia.
· Trauma.
· AVE.
· Febre elevada (crianças < 6 anos).
· Intoxicações (drogas e outros).
CRISE CONVULSIVA GENERALIZADA OU TÔNICO-CLÔNICA
1. Aura - sensações de alucinações ou outros sintomas que precedem a crise
2. Fase tônica - dura 15 a 20 segundos - perda da consciência e contração muscular contínua, inclusive do diafragma. No início a contração da muscular produz um grito.
3. Fase clônica - dura entre 30 e 60 segundos - alternância de contrações musculares e relaxamento em rápida sucessão, com movimentos intensos.
· Geralmente há apnéia e perda de urina e/ou fezes involuntária.
· Ocorre produção excessiva de saliva.
· Após a crise a perda da consciência é recuperada gradativamente em minutos a horas.
MEDIDAS BÁSICAS
· Avaliação do local.
· Exame primário - ABC da vida
· Medidas de auto-proteção, tais como o uso de luvas.
· Não tente introduzir objetos na boca do paciente durante a convulsão.
· Não tente conter a vítima.
· Coloque apoio sob a cabeça do paciente para protegê-la.
· Afaste da vítima objetos que possam machucá-la.
· Movimente a vítima só se houver risco imediato de vida (afogamento, queda de escada, etc).
Após a crise
· Coloque na posição lateral de segurança.
· Resfrie crianças febris com toalhas molhadas com água na temperatura ambiente.
· Hiperextenda o pescoço se após as convulsões, a respiração não for eficaz.
· Ajude à ventilação com o boca-a-boca caso esta não retorne após a convulsão.
· Contenha hemorragias externas.
· A vítima recupera a consciência em 10 minutos após a crise. Se isto não ocorrer, o socorrista deve se preparar para ocorrência de novo episódio convulsivo.
· Permaneça calmo.Uma vez iniciada a crise, você não pode para-la e deve normalmente durar menos que um minuto.
· A epilepsia não é uma doença transmissível.
DOENÇA CORONARIANA - ISQUEMIA CARDÍACA
· O coração recebe seu sangue com oxigênio através das artérias coronárias.
· As artérias coronárias obstruídas por aterosclerose reduzem o fluxo de sangue para o coração.
· Angina de peito - dor no peito por obstrução incompleta das artérias coronarias - a dor dura geralmente menos de 5 minutos.
· Infarto agudo do Miocárdio - dor no peito por obstrução completa - a dor dura geralmente mais de 5 minutos.
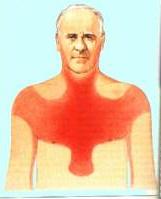
ANGINA DE PEITO:
· Dor ou desconforto que surge no tórax. A dor torácica pode irradiar-se para a base do pescoço, mandibula, dorso, face anterior do braço esquerdo, e região do estômago.
· Geralmente a dor surge com o exercício físico, stress, ou alimentação pesada.
· Alguns casos se acompanham por sudorese fria, ansiedade, vômitos e falta de ar.
· O tratamento do socorrista, a localização da dor e sua irradiação são semelhantes ao IAM.
Portanto, o diagnóstico diferencial entre estas 2 condições só deve ser efetuado pelo médico.
INFARTO AGUDO DO MIOCÁRDIO (IAM)
· É a necrose (morte) de área do músculo cardíaco produzido por uma redução prolongada ou obstrução completa na irrigação sangüínea para o coração.
· É mais comum em homens acima de 30 anos de idade.
· O IAM é a causa de maior número de mortes no ambiente pré-hospitalar.
Sinais e sintomas
· Dor imediata e severa na localização do torax (local semelhante a angina de peito).
· O IAM pode aparecer somente com mal estar e sem dor.
· Não melhora com repouso ou vasodilatador (remédios).
· Sudorese fria profusa, nãuseas e vômitos, ansiedade e falta de ar.
· Os sinais vitais podem estar dentro dos parâmetros normais ou estarem alterados.
· Se a área infartada for critica ou extensa, o paciente pode evoluir com parada cardiaca.
· A dor do infarto e da angina aparecem na mesma localização, porém a angina raramente dura mais que cinco minutos, e geralmente melhora com o repouso.
MEDIDAS PRÉ-HOSPITALARES
· Exame primário - ABC da vida. A fibrilação ventricular, a maior causa de morte fora do hospital. Se comporta como uma parada cardíaca (ausencia de pulso carotídeo) e pode ser revertida com as manobras de compressões cardíacas - ABC da vida.
· Deixe o paciente em repouso absoluto, afrouxe as roupas e não permita que o paciente ande.
· Mantenha o paciente sob constante observação e tranqüilize-o.
· Administre oxigênio sob máscara a 15 litros por minuto.
· Caso o paciente faça uso crônico de nitrato sublingual (isordil) com prescrição médica, este medicamento pode ser administrado. A dose é de 5 mg (1 comprimido) por via sublingual.
· Até prova em contrário qualquer paciente adulto com dor torácica aguda de forte intensidade deve ser considerado como vítima de infarto agudo do miocárdio.
· Hospital - Quanto mais rápido o paciente chegar ao hospital, maior é a possibilidade de reduzir a área de infarto através do uso de medicações que dissolvem o coágulo nas artérias coronárias.
MEDIDAS DE PREVENÇÃO
· Caminhe diariamente e reduza a ansiedade e o stress.
· Evite alimentos ricos em colesterol.
· Evite o tabagismo e reduza a obesidade.
· Medicamentos (à critério do médico).
INTOXICAÇÕES EXÓGENAS - ENVENENAMENTOS
· A exposição pode ser por ingestão, picada, inalação, administração venosa e absorção cutânea.
· O envenenamento acidental acontece mais em crianças.
TRATAMENTO PRÉ-HOSPITALAR
· Exame primário - ABC da vida.
· Cheque os sinais vitais.
· Aqueça a vítima hipotérmica e resfrie as hipertermicas.
· Avalie a cena - Procure rapidamente pela substância.
· Obtenha informações de acompanhantes:
Tipo de substância.
Quantidade ingerida.
Modo de exposição.
Circunstâncias da exposição (acidental ou proposital).
Tempo decorrido desde a ingestão ou exposição.
História pregressa (uso de drogas, suicídio e outros).
· Evite a administração de antídotos caseiros por leigos.
· Evite sua contaminação - use luvas e vestes apropriadas e em determinados casos aparelhos de ventilação individual (barreira de proteção - pocket mask).
· Procure identificar a substãncia.
· Dilua o veneno com ingestão de água se o paciente estiver consciente.
· Telefone para Central de Intoxicação. O telefone da Central de Intoxicação no Rio de Janeiro é: (021) 2290-3344.
· Se o paciente estiver inconsciente, coloque-o em posição lateral de segurança.
DESCONTAMINAÇÃO
· Cuidado para não se contaminar.
· Remova a vítima do local contaminado.
DESCONTAMINAÇÃO OCULAR
· Inicie irrigação com solução salina ou água. Nunca utilize soluções neutralizantes.
DESCONTAMINAÇÃO CUTÂNEA
· Retire vestes contaminadas, guardando-as em recipiente marcado sem se contaminar.
· Lave a pele com grandes volumes de água.
DESCONTAMINAÇÃO GASTROINTESTINAL - Será feita no hospital.
CONDUTA EM ACIDENTES COM MATERIAIS TÓXICOS
· Ao chegar ao local - solicite apoio de policiamento, viaturas de resgate e combate a incêndio.
· A descontaminação precede o transporte para sua proteção.
· Somente penetre na área contaminada após a identificação do agente tóxico, trajando vestes de proteção e aparelhos individuais de respiração.
· Estabeleça um Centro de Triagem (CT) a uma distância segura. O CT sempre deve ficar situado a favor do vento, para não sofrer efeito de vapores tóxicos.
· Na Zona Perigosa são realizados apenas o exame primário - ABC.
· As roupas da vítima são retiradas, iniciando-se a lavagem do paciente com água que deve ser armazenada se possível em um recipiente de contenção. É importante que a equipe de socorro não aumente a área contaminada, espalhando resíduos tóxicos.
· A vítima é levada para a Zona Limpa.
· Proteja os equipamentos da ambulância ou carro com plásticos ou cobertores.
· É importante o contato com Centros de Intoxicação, para auxílio nas decisões terapêuticas no local e quanto ao hospital de referência mais apto a receber a vítima.
DESIDRATAÇÃO
· O corpo humano adulto tem 60% de seu peso em água. O mecanismo da sede é o principal mecanismo do balanço de água no organismo.
· Causada por perdas líquidas de qualquer natureza.
· Sede com boca e língua secas, e pouca urina de cor amarelo forte são os primeiros sinais.
· Tonteiras, fraqueza muscular, apatia e sonolência.
· Hipotensão arterial e taquicardia.
O déficit de água pode ser dividido quantitativamente
1 - Desidratação leve (perdas líquidas até 5% do peso corporal) - Nestes casos a história e as queixas predominam sobre o exame físico.
2 - Desidratação moderada (perdas líquidas de 5 a 12%) - Apresentam a história, as queixas e o exame físico alterado com tonteiras ao se levantar e taquicardia.
3 - Desidratação grave (perdas líquidas maiores que 12%) - Paciente com grandes queixas sintomáticas e hipotensão arterial, taquicardia, podendo apresentar sinais de choque, e/ou coma.
Conduta pré-hospitalar
· Desidratação leve = Reposição via oral de 5% do peso corporal/24hrs (2.5 a 5 litros), com soluções hidratantes. Só forneça água se a vítima estiver consciente.
· Desidratação moderada e grave = Reposição via oral de 5 a 8% do peso corporal (2.5 a 5 litros) + reposição venosa no hospital.
· Como solução oral, podemos utilizar - PEDIALITE 90 (recomendado pela OMS), REHIDRATE, ou utilizar um solução caseira, com a seguinte composição:
Água - 1 litro.
Sal - 1/2 colher de chá.
Açúcar - 1 colher de sopa.
# Em crianças ofereça pequenos volumes em seringas ou "chucas" a cada 5 - 10 min, e aumente gradativamente o volume.
DOR
O paciente com dor deve procurar o médico rapidamente quando:
· Dor de forte intensidade que impossibilite realizar suas tarefas normais.
· Existe sangramento associado.
· Existe febre associada.
· Há parada na eliminação de urina ou fezes.
· A dor acorda o paciente à noite.
· Existem vômitos que impeçam a alimentação.
· Aparece com o esforço físico.
· Um analgésico simples não resultar em melhora.
· For acompanhada de dificuldades na respiração ou tonteiras importantes.
· No caso de trauma - impossibilidade de movimentação do membro afetado, hematoma importante, perda de sensibilidade ou algum outro sinal ou sintoma que afete significativamente o bem estar da pessoa.
· For acompanhada de icterícia (amarelão).
· Houver desidratação ou hipotensão arterial.
· For acompanhada por tonteiras, distúrbios visuais, ou distúrbios de comportamento e consciência.
A dor é apenas um sintoma da doença - procure um médico para achar a causa.
Tratamento: Nos casos de dor isolada
· Utilize um analgésico comum a cada 6 hs e repouso. Geralmente são suficientes.
· Se a dor persistir por mais de 24 hs, procure ajuda médica.
FEBRE
· A febre é o aumento da temperatura corporal acima de 37.5 0C
· A febre é geralmente benéfica ao organismo humano, embora possa provocar cansaço, falta de apetite, e dor muscular.
· Trate-a quando: ultrapassar 37.8 0C em casos de mal estar geral, acima de 38.5 0C em crianças menores de 6 anos, ou acima de 40 0C em adultos.
Tratamento:
1. Reduza a febre com medicamentos até de 4/4 hs se necessário.
2. Banhos a 37 0C em caso de resistência a queda da temperatura com medicamentos.
3. Evite a desidratação: reponha líquidos perdidos pela febre.
4. Procure um médico para detectar a causa da febre.
INFECÇÃO DE PELE
· Todos nós estamos sujeitos a traumas em nosso dia-a-dia.
· A pele é o local mais freqüente de ocorrência destes ferimentos.
· Existem basicamente 4 tipos de infecções: Impetigo, Foliculite, Furunculose, e Erisipela.
Tratamento:
· Limpe diariamente com água e sabão até retirar as bolhas e realize curativo fechado.
· Após limpeza use antisséptico ou um creme antibiótico.
· Faça calor úmido local 3 a 5 vezes ao dia para acelerar o rompimento da lesão e drenagem.
· Corte as unhas bem rentes ao dedo e escove-as adequadamente, evitando coçar a lesão.
· Faça repouso com a perna ou o local comprometido mais elevado.
· Antibiótico sistêmico caso o tratamento local não seja eficiente (a critério do médico).
Prevenção:
· Evite traumas repetidos sobre a pele sensível.
· Evite talco como antitranspirante axilar.
· Evite produtos químicos em excesso como cremes de beleza.
· Após ferimento na pele, lave bem com água corrente limpa e sabão, até que apresente um aspecto limpo, e repita diariamente. A limpeza evita a possibilidade de infecções.
Em caso de dúvida: Procure o médico.
